Les pathologies
La polyarthrite rhumatoïde
La polyarthrite rhumatoïde est un rhumatisme inflammatoire chronique.
Le gonflement des articulations est en rapport avec une maladie de la membrane synoviale qui tapisse l’intérieur de l’articulation.
L’inflammation de la synoviale est responsable d’une synovite agressive qui peut aboutir à une destruction du cartilage et de l’articulation.
Il s’agit d’une maladie auto-immune, c’est-à-dire liée à un dérèglement de l’immunité.
Des douleurs des articulations des mains ou des pieds, symétriques, qui apparaissent à la fin de la nuit, provoquant un réveil très matinal, doivent attirer l’attention. Elles s’accompagnent d’une raideur des articulations au réveil, qui diminue avec la reprise de l’activité : c’est le « dérouillage matinal », signe caractéristique de la douleur au cours des rhumatismes inflammatoires, dont la polyarthrite rhumatoïde. Un gonflement persistant des articulations douloureuses, témoignant de l’hypertrophie de la membrane synoviale, apparaît parfois.
Le signe principal de la maladie est la douleur due à l’inflammation. Elle est assez caractéristique et survient généralement à la fin de la nuit, devient maximale au réveil et s’accompagne d’une raideur des articulations qui s’atténue avec la reprise de l’activité : c’est ce que l’on appelle le « dérouillage matinal ».
La maladie touche la plupart des articulations, plus fréquemment les mains et les pieds de façon symétrique, à l’exception de la colonne vertébrale qui est rarement atteinte. Au niveau des mains, l’inflammation a une répartition particulière : elle épargne les articulations du bout des doigts (IPD), mais touche les deux autres articulations des doigts (métacarpophalangiennes et interphalangiennes proximales).
Les mains botes radiales
Les mains botes radiales sont des malformations congénitales rares, au retentissement fonctionnel sévère.
La main bote radiale congénitale regroupe des manifestations cliniques variées dont le point commun est l’hypoplasie ou l’aplasie (absence) complète du radius. Les conséquences directes sont la suppression de la pronosupination et de la fonction du poignet, mais d’autres formes associent des atteintes des doigts, voire du coude et de l’épaule. Enfin, les mains botes s’inscrivent parfois dans des syndromes polymalformatifs dont le pronostic peut être létal à court terme. Il ne s’agit donc pas d’une simple malformation du radius mais d’une atteinte globale du membre supérieur avec anomalie du cubitus, des muscles, des articulations, des nerfs et des artères. Le pronostic esthétique et fonctionnel ne peut être que médiocre. Toutefois, au cours des dernières années, de nouvelles techniques chirurgicales ont amélioré la qualité des résultats.
Les mains botes radiales surviennent de façon sporadique. Dans la littérature, l’origine héréditaire est rare, sauf dans certains syndromes polymalformatifs tel le syndrome de Holt-Oram ou Fanconi.
L’origine tératologique a été dramatiquement illustrée par l’épisode du thalidomide de 1959 à 1962. Il a été prouvé que le dérèglement survenait entre le 43ème et 45ème jour d’aménorrhée ou 20 à 28 jours de grossesse. Lorsqu’aucun facteur tératologique n’est clairement mis en évidence, il est admis qu’il s’agit d’une origine virale passant plus ou mois inaperçue pendant la période de gestation susmentionnée. Il est probable que l’agent tératogène agit sur le bourgeon du membre supérieur mais le mécanisme intime entraînant l’aplasie longitudinale radiale n’est pas élucidée.
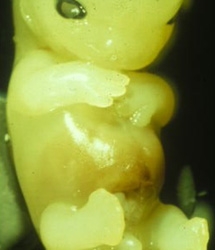
Selon les publications, les chiffres varient entre 1 sur 30 000 à 1 sur 100 000 naissances mais tendent diminuer fortement dans les pays où l’on pratique le diagnostic anté-natal. Une très légère prédominance masculine est constatée (58%).
La classification repose sur l’analyse des clichés radiographiques de l’avant-bras en fonction de l’hypoplasie ou de l’aplasie du radius, encore que chez les tous petits, il soit parfois difficile de conclure définitivement.
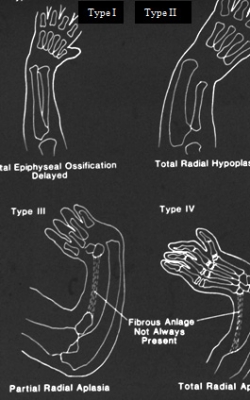
Type I : Hypoplasie de l’extrémité distale du radius, 2ème en fréquence. Examen clinique
Type II : radius miniature. Type III : aplasie partielle. Type IV : aplasie complète du radius.Cette classification simple ne résume que quelques malformations osseuses. Les anomalies vasculaires, nerveuses et musculaires sont polymorphes et conditionnent en fait le pronostic fonctionnel. C’est l’examen clinique qui affinera les indications thérapeutiques.
Comme pour toutes malformations congénitales, la première consultation est capitale car elle doit répondre à de nombreuses questions :
- Est-ce héréditaire, peut-on avoir d’autres enfants ?
- Mon enfant aura-t-il une descendance normale ?
- Sera-t-il handicapé ?
- Quel traitement proposer, pour quel bénéfice ?
- Quel planning opératoire envisage-t-on ?
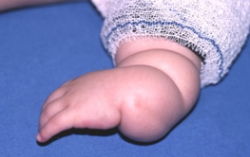
Main bote radiale. Noter l’attitude en flexion, pronation, déviation radiale.
Le diagnostic est souvent fait au 1er examen même en l’absence de radiographie, devant le raccourcissement de l’avant-bras et l’attitude en flexion, pronation, déviation radiale. Parfois, c’est devant une hypoplasie du pouce que le diagnostic sera évoqué et confirmé par la radiographie. Il faut examiner l’enfant entièrement : membre supérieur atteint, membre controlatéral à la recherche d’une forme plus frustre, examen général.
Rupture sous cutanée du long extenseur du pouce
En l’absence de plaie évidente, la perte de l’extension active de l’interphalangienne (IP) du pouce traduit la rupture sous-cutanée du long extenseur du pouce (LEP). L’ appareil extenseur du pouce est la réunion d’un système extrinsèque formé du long et court extenseur du pouce et d’un système intrinsèque, constitué par le court abducteur, l’adducteur et le court fléchisseur (figure ci-contre). Cette jonction s’effectue en regard de l’articulation métacarpo-phalangienne et forme une sangle qui va stabiliser le long extenseur sur la convexité de la tête du 1er métacarpien. Chaque phalange possède son tendon extenseur extrinsèque: le long pour la phalange distale et le court pour la proximale.
Le long extenseur a un trajet très différent des autres extrinsèques. Il s’insère sur la face postérieure de l’ ulna, passe dans le 3ème compartiment dans lequel il se réfléchit contre le tubercule de Lister prenant une orientation différente. Il forme ensuite la limite postéro-interne de la tabatière anatomique. C’est le seul muscle capable d’ entrainer le pouce en arrière du plan de la paume. Son action d’adduction est due à sa réflexion sur le tubercule de Lister. Il est adducteur du 1er métacarpien tout en étant extenseur des phalanges
Son action renforce celle du court extenseur sur la 1ère phalange. Il est l’antagoniste du court abducteur au niveau du 1er métacarpien mais son action concorde avec la sienne au niveau de la phalange distale.
Ces fonctions complexes nécessitent une course qui atteint 5 cm, beaucoup plus longue que celle des autres tendons extrinsèques.
L’examen clinique permet de faire la distinction entre lésion du court ou du long extenseur du pouce. L’appareil extenseur du pouce est testé de la façon suivante: la main est posée à plat et il est demandé de décoller le pouce du plan d’examen.
Seul le tendon du long extenseur intact peut réaliser ce geste en y associant une extension de l’interphalangienne. Dans cette position, le relief du long extenseur du pouce est visible sur le versant cubital de la tabatière anatomique.
Il nous parait plus pragmatique de distinguer essentiellement deux cas de figures liés à la topographie lésionnelle ; en effet dans la réalité il n’existe pas réellement des lésions récentes et des lésions anciennes : toutes les lésions sont « « anciennes ».
Soit chronologiquement parce que les patients mettent un certain temps à consulter, soit parce que, anatomiquement, le tendon est très vite attiré par le corps musculaire en amont de la lésion et qu’il est impossible de le retrouver. Au maximum pourrait-on séparer les cas des lésions, « trés anciennes »…
Pouce en maillet (mallet-thumb):
Le pouce en maillet est une lésion rare. Elle est 10 à 20 fois moins fréquente que sur les autres doigts de la main, variant selon les séries de 0 à 4% des cas.
La lésion se traduit pas une perte de l’extension active de l’IP –parfois discrétement possible par le court extenseur– mais sans perte de la rétropulsion ; elle témoigne d’une rupture sous cutanée en zone I.
Il s’agit en règle général d’un traumatisme mais à la différence des autres doigts ce n’est pas un traumatisme minime ou passé inaperçu ; c’est au cours d’un exercice sportif (rugby,boxe, …) ou bien d’un accident de travail que le pouce a subi une brusque flexion ou s’est retrouvé coincé brutalement en forte flexion.
Rupture proximale sous-cutanée du long extenseur:
Si la première description faite par Duplay en 1876 d’une rupture du LEP était due à un traumatisme direct de la colonne du pouce (sans fracture), de nombreux auteurs ont par la suite rapporté des cas secondaires à des étiologies très diverses.
Les causes les plus fréquentes décrites sont :
- traumatiques, au niveau de l’extrémité inférieure du radius et du carpe: fracture de Pouteau-Colles peu voire non déplacée, fracture du tubercule de Lister ou contusion directe sans fracture, cas le plus fréquent selon certains. Ces ruptures peuvent survenir de quelques jours à plusieurs mois après le choc initial. La lésion siège en regard du Lister. Ce mécanisme double d’élévation de pression et d’abrasion peut aussi être incriminé dans les cas de saillie postérieure d’une vis de plaque antérieure de radius ou de recul d’une vis scaphoïdienne.
- Il faut également inclure, au nombre des causes iatrogènes, la lésion directe du tendon lors d’un brochage intrafocal de fracture de l’extrémité inférieure du radius. Chung rapporte un cas de rupture du LEP par l’injection péritendineuse de cocaïne, qu’il explique non seulement par l’augmentation de pression autour du tendon mais également par l’ effet vaso-constricteur de la drogue.
- Les maladies rhumatologiques sont aussi retrouvées dans la littérature, de la polyarthrite rhumatoïde au lupus, voir la goutte. Dans les poignets inflammatoires désaxés avec une synovite dorsale, le mécanisme de la rupture est lié à l’agression intra-tendineuse du panus synovial et à l’agression mécanique du tubercule de Lister.
- D’autres causes, parfois anecdotiques, ont été rapportées la plupart du temps associées à la pratique d’un sport spécifique, mais depuis 2007 plusieurs articles ont rapporté des cas liés à la pratique des jeux vidéos et en particulier de la Wii….ce n’est probablement qu’un début.
Le délai entre le traumatisme initial et la rupture oscille dans la littérature entre 2 semaines et 4 ans, avec une médiane se situant entre un et 4 mois. Inconstamment, une phase douloureuse précède la rupture proprement dite. Le traitement à proscrire formellement à cette date est l’infiltration qui pharmacologiquement ne peut que hâter les phénomènes physiopathologiques menant à la rupture…
La rupture se manifeste par un déficit de rétropulsion et d’extension de l’IP, parfois difficile à mettre en évidence lorsqu’il existe une extension résiduelle liée à l’action des intrinsèques.
Le diagnostic devra alors être évoqué sur le contexte (traumatisme du poignet dans les semaines précédentes) et la disparition de la berge interne de la tabatière anatomique normalement constituée par la saillie du tendon du LEP.
Lésions poulies digitales
L’appareil fléchisseur des doigts longs comporte deux fléchisseurs par doigt, le fléchisseur commun superficiel FCS et le fléchisseur commun profond FCP. Ces tendons coulissent dans des gaines fermées et renforcées à certains endroits sous le nom de poulies.
Les fléchisseurs peuvent être le siège d’une lésion spécifique au niveau des poulies de renforcement des gaines digitales et tout particulièrement la poulie A2. Cette lésion se rencontre plus souvent chez les grimpeurs.
Plusieurs positions basiques sont répertoriées dans l’escalade :
- La position en « crochets », articulations interphalangienne proximale,- I.P.P- et interphalangienne distale, – I.P.D – fléchies; c’est une prise globale.
- La position « tendue », articulation I.P.P en extension et I.P.D fléchie.
- La position « arquée », articulation IPP en flexion et I.P.D en hyper-extension. Cette position génère des contraintes majeures d’arrachement des poulies, en particulier au niveau de A2 et A3, au cours d’une mise en charge brutale lors d’un changement de prise.


Les circonstances de survenue sont stéréotypées : après un jeté lors d’ un changement de position ou une traction brutale en position arquée, le grimpeur ressent une douleur violente et perçoit et entend un claquement violent dans un doigt. Il s’agit le plus souvent du 3e et du 4e doigt, plus pour des raisons liées à la technique d’escalade qu’à l’anatomie digitale.
La douleur permet souvent la poursuite de l’ascension et redouble après l’arrêt de l’effort.
L’examen clinique réalisé précocement retrouve une douleur à la palpation de la face palmaire de l’I.P.P et un hématome local.
Trois grands tableaux se retrouvent :
- La rupture de poulie est partielle et les tendons fléchisseurs ne prennent pas la corde de l’ « arc » : c’est le cas de loin le plus fréquent.
- La rupture est complète et les tendons fléchisseurs prennent la corde et viennent se plaquer en avant contre la peau, lors de la flexion I.P.P. C’est une indication opératoire formelle car la cicatrisation physiologique ne peut pas alors se faire en bonne position anatomique.
- La rupture complète n’est pas certaine et c’est dans ce cas que les examens complémentaires sont nécessaires au diagnostic.
Rudby-Finger

Il s’agit de la rupture distale du tendon terminal du fléchisseur commun profond (F.C.P).
Mac Master en 1932 a décrit le premier cas d’avulsion tendineuse d’un fléchisseur avec fracture osseuse associée.
C’est une lésion relativement rare qui présente certaines caractéristiques:
- Son étiologie est surtout liée aux sports et en particulier aux sports de contact comme le rugby et le football américain.
- Elle touche le plus souvent le IVème doigt.
- Elle est souvent opérée tardivement car trop souvent méconnue initialement. C’est le classique phénomène d’agrippement du maillot d’un joueur adverse lors d’une tentative de placage au rugby.
Lors d’une prise en flexion de force se produit une hyperextension brutale de l’extrémité d’un doigt et en particulier du IVe, alors que les autres sont en flexion.
Le corps musculaire est en phase de contraction maximale et le tendon arraché va se rétracté, parfois très loin en amont de son insertion physiologique.
Pour mieux comprendre la physiopathologie il nous parait nécessaire de faire un rappel anatomique :
- On distingue pour le fléchisseur 5 zones de proximal en distal: La zone 1 débute juste après l’insertion des bandelettes du fléchisseursuperficiel sur P2 pour se terminer à l’insertion du fléchisseur profond sur P3.
- Dans cette zone le FCP est seul dans sa gaine et passe sous les poulies C3, C4, A4 et A5.
Les ruptures sur un tendon sain ne surviennent jamais au milieu du corps tendineux qui est très solide, mais quasiment toujours en zone d’insertion.
Le plus souvent un fragment osseux est arraché, de forme triangulaire et de taille variable, laissant le reste de la phalange intact.
Le tendon peut, de plus, être désinséré du fragment osseux fracturé.
Les signes cliniques sont:
Dans les avulsions récentes :
- Le patient présente une impotence douloureuse de l’I.P.D. La douleur a été brutale, traçante tout le long du fléchisseur, remontant à la paume ou même à l’avant bras
- La palpation du canal digital est douloureuse avec parfois une ecchymose retrouvée sur le doigt.
- La flexion active est impossible.
- La palpation d’une tuméfaction douloureuse, localisant l’extrémité tendineuse rétractée du F.P est un signe inconstant.
Dans les avulsions anciennes :
- La flexion active de l’I.P.D est impossible.
- La prise de force est très limitée.
- Il existe un flessum de l’I.P.P si le tendon arraché est coincé dans la décussation.
La palpation peut retrouver une tuméfaction allant jusqu’au pli palmaire distal.Parmi les auteurs qui ont publiés sur ce sujet, Mansat a établi une classification tenant compte du degré de rétraction tendineuse et de l’existence éventuelle d’un fragment osseux : - Type I : c’est le type le plus fréquent dans les lésions récentes
Le bout distal se situe dans la décussation du F.C.S devant P1
Le long vinculum est intact
Un petit fragment osseux avulsé de P3 peut se bloquer dans la décussation - Type II : il concerne plutôt les traumatismes anciens
Le bout distal est en amont de la décussation devant la MCP voire dans la paume
La dévascularisation est complète avec un arrachement de tous les vaisseaux nourissiers . - Type III : c’est une forme rare
La rupture s’accompagne d’un volumineux fragment de P3, véritable fracture articulaire avec sub-luxation dorsale de P3.
La rétraction est quasiment nulle en raison du volume du fragment.
Troubles musculo-squeletiques:
- les tendinites : inflammation des tendons,
- les ténosynovites : inflammation des gaines synoviales et des tendons,
- les bursites ou hygroma : inflammation des bourses séreuses,
- les syndromes canalaires : compression d’un nerf qui se trouve dans un espace limité pouvant être due à l’inflammation d’un tendon qui entraîne un gonflement.
Le plus connu est le svndrome du canal carpien au poignet.
La localisation détermine également l’appellation :
- pour le coude il s’agira d’épicondylite ou d’épitrochléite,
- pour l’épaule, d’une tendinite de la coiffe des rotateurs etc …
Faute d’une réaction suffisante de l’entreprise, l’apparition d’une première pathologie chez un salarié reste rarement isolée. Elle est souvent suivie d’autres cas chez ses collègues de travail.
La douleur créée par l’atteinte inflammatoire des tendons et des gaines synoviales sert de signe d’alarme et constitue une réponse protectrice.
Certaines d’entre elles (les tendinites) peuvent survenir très rapidement en quelques jours d’une activité inhabituelle, voire en quelques heures pour une épicondylite.
Les douleurs et gênes ressenties par les salariés varient selon l’élément anatomique et le degré d’atteinte.
Pour une tendinite aiguë, la douleur sera ressentie à froid. Elle disparaîtra ensuite au cours du travail après échauffement.
Quand la tendinite devient chronique, la douleur se ressentie à la moindre sollicitation. Avant que la pathologie ne devienne chronique, la suppression de l’exposition (par exemple durant les congés) peut faire disparaître les symptomes.
Pour les tendinites, la douleur va limiter les possibilités gestuelles, les efforts ne pourront plus être aussi importants ni aussi répétés.
Source de troubles de la sensibilité, plus rarement de la fonction motrice, l’atteinte des nerfs peut être génératrice à la longue d’atrophie musculaire.
Cela influence aussi la vie hors travail, certains gestes deviennent douloureux par exemple verser avec une bouteille, se coiffer, tourner une clé dans la serrure etc …
Dans le travail, les douleurs obligent les opérateurs à utiliser des manières de faire différentes. Ces stratégies ont pour avantage d’éviter le réveil de la douleur, ou de permettre de la supporter tout en faisant son travail correctement. Si l’opérateur est soumis aux mêmes contraintes, son état va se déteriorer.
Les troubles musculo-squelettiques sont l’expression d’une hyper-sollicitation sur les articulations .
Deux catégories de facteurs expliquent ces pathologies :
- les facteurs biomécaniques sont au nombre de 3 : la force, la répétitivité et la posture. La contrainte est le résultat de la combinaison de ces facteurs.
- les facteurs psycho-sociaux (la manière dont sont ressenties les conditions de travail se traduisent par l’insatisfaction au travail, le stress). La tension que provoque le stress se traduit notamment par le déploiement de force supplémentaire, l’utilisation de force de préhension plus forte que nécessaire, difficulté à élaborer une stratégie opératoire économe.
L’algoneurodystrophie:
Longtemps appelé syndrome » épaule-main » il s’agit d’un ensemble de symptomes atteignant plusieurs articulations du membre supérieur après un traumatisme ou une intervention chirurgicale, sans relation avec l’acte lui-même.
L’ algodystrophie peut se produire après :
– Un traumatisme qui peut être très banal, comme une luxation ou une entorse
– Un acte chirurgical -même très simple, comme un syndrome du canal carpien.
Les mécanismes exacts conduisant à l’algodystrophie sont mal connus, et seraient liés à l’hyperactivité d’une partie du système nerveux, le système sympathique ou à des modifications vasculaires en particulier veineuses, plutôt chez des sujets inquiets et anxieux de nature.
Le diagnostic d’algodystrophie est posé sur l’existence d’un faisceau d’arguments cliniques, mais il n’existe pas de signe spécifique.
L’algodystrophie se caractérise par l’association de douleur, oedème, raideurs articulaires, modification de température et d’aspect de la peau, des ongles, des poils.
Les signes cliniques se manifestent au-delà de la zone opérée ou traumatisée mais restent latéralisés et limités au seul membre. (par exemple, enraidissement de toutes les articulations des doigts pour une opération canal carpien; atteinte de l’épaule et du coude pour un traumatisme du poignet).
Maillet finger
Vous remarquez que vous ne pouvez plus étendre complètement l’extrémité du doigt.
La dernière phalange reste fléchie, elle « ne repond plus ». Ces constatations suffisent pour faire le diagnostic de « mallet-finger » ou « doigt en maillet »par analogie avec le maillet du pîano. Cet accident est très fréquent au cours d’activités sportives (ballon, sports de combat) ou professionnelles. Mais le plus souvent, c’est en faisant le lit, au moment où l’on glisse les draps sous le matelas.
La perte de l’extension de la dernière phalange est due à la rupture du tendon extenseur. Lors d’un mouvement de flexion forçée du doigt (choc d’un ballon ou accrochage du doigt à la face inférieure du matelas) l’étirement brutale du tendon entraîne sa rupture. Le plus souvent, cette rupture fermée ne s’accompagne ni de douleur ni d’ecchymose, et c’est la constatation de la déformation du doigt qui fait le diagnostic.
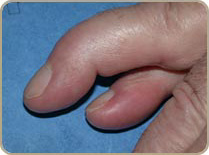
La maladie de Dupuytren
La maladie de Dupuytren a été décrite par le Baron Guillaume Dupuytren , est liée à un épaississement de l’aponévrose palmaire, une structure située sous la peau de la paume de la main et des doigts. Cet épaississement s’accompagne d’une rétraction qui limite l’extension des doigts et peut infiltrer la peau. Habituellement, la rétraction des doigts ne s’accompagne d’aucune douleur.
La maladie de Dupuytren est plus fréquente dans le nord de l’Europe et atteint plus souvent l’homme que la femme autour de 40 à 50 ans avec une fréquence de 4 à 10% dans la population générale, en France. Très souvent , un autre membre de la famille a présenté également la maladie (père, grand-père, oncle). Certains médicaments ou l’alcool pourrait favoriser cette maladie. En plus des mains, elle peut toucher les plantes des pieds ou plus rarement d’autres parties du corps.
La maladie de Dupuytren se caractérise par de signes liés à la rétraction des téguments. Ainsi on retrouve des brides, digitales, palmaires ou digito-palmaire. Des nodules durs et des dépressions en capiton toujours dans la paume de la main. Il existe des formes avec des coussinets face dorsale en regard des articulation s interphalangiennes proximales.
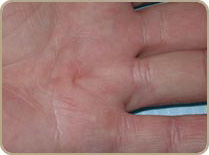
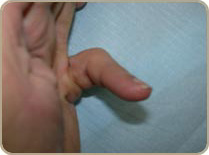
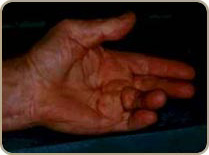
L’atteinte commence par le 5e et le 4e doigt dans 75% des cas mais tous les doigts peuvent être atteints avec des lésions bilatérales dans 50% des cas. L’atteinte exclusive du 5e doigt est réputée difficile et récidivante. L’importance de l’atteinte est appréciée en utilisant la classification décrite par R. Tubiana.
Le doigt à ressaut
Le doigt à ressaut est une affection très fréquente. Cela commence par une gêne douloureuse au niveau de la paume lors des mouvements de flexion et d’extension d’un doigt, en règle générale plus importante le matin au réveil.
Tout le monde peut présenter un doigt à ressaut même les bébés, mais ce sont les femmes d’âge moyen qui sont le plus souvent atteintes. Le diabète est un facteur de risque de doigt à ressaut.
Pour comprendre l’origine du doigt à ressaut, il faut connaître la disposition anatomique des tendons fléchisseurs au niveau des doigts et de la main. Ces tendons font suite au corps musculaire situé à l’avant-bras. Ils traversent la paume et se terminent à l’extrémité des doigts. Lorsque vous pliez les doigts ces tendons ne prennent pas la corde : ils sont plaqués contre les phalanges par des « poulies de réflexion », c’est à dire des petits tunnels, analogues au câble de frein d’un vélo qui parcourent le cadre.
Ce système de tendon et de poulies est extrêmement ajusté et il suffit d’un petit épaississement du tendon même très localisé pour entraîner un bloquage. C’est ce qui se produit lors du doigt à ressaut : le tendon s’épaissit localement et peut former un nodule qui a du mal à passer sous la poulie qui se trouve dans la paume de la main.
L’épaississement du tendon se produit le plus souvent sans cause précise. Parfois il semble y avoir une relation avec un geste manuel répétitif mais ce n’est pas toujours le cas, ex : taillage de haie, découpage répétitif…. Le plus souvent il s’agit d’une inflammation chronique qui établit un cercle vicieux : le frottement du tendon aggrave l’inflammation, qui épaissit le tendon, augmentant le frottement.
Les symptômes sont typiques en étendant le doigt il se produit un ressaut débloquant brutalement l’extension. Le diagnostic est alors évident. La gêne est plus importante le matin.
A un stade ultérieur il faut parfois s’aider de l’autre main pour allonger complètement le doigt le passage est alors souvent très douloureux. Le doigt peut parfois rester complètement bloqué en flexion
Le syndrome du canal carpien
Il correspond à la compression du nerf médian au poignet. Le nerf médian assure la sensibilité des pulpes du pouce, de l’index et du majeur. Il assure également l’ innervation motrice de certains muscles du pouce, les muscles thénariens.
Le canal carpien est une zone anatomique située entre les os du carpe en arrière et un épais ligament en avant, le ligament annulaire antérieur. Le nerf médian passe dans ce canal inextensible, accompagné par les 9 tendons fléchisseurs des doigts, fléchisseurs profond et superficiel de chaque doigt long et long fléchisseur propre du pouce.
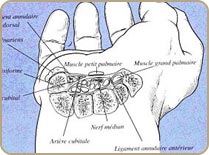
Lorsque le canal se rétrécit, soit par une cause externe (arthrose ou fracture), ou si la synoviale qui entourent des tendons s’épaissit apparaît un conflit contenu-contenant. Le premier élément qui souffre est le nerf. Le passage de l’influx électrique est ralenti , et les symptomes sensitifs apparaissent.
Le syndrome du canal carpien est très fréquent dans l’ensemble de la population, particulièrement lors de la grossesse et chez les femmes d’une cinquantaine d’années.
Les travailleurs de force surtout effectuant un geste répétitif, (conditionnement, emballage…) sont plus souvent atteints que la population générale. Dans certains cas, la prise en charge en maladie professionnelle est possible. Le syndrome du canal carpien entre dans le cadre des troubles musculo-squele tiques ou T.M.S.
Enfin, certaines maladies qui augmentent l’épaisseur des tendons sont plus souvent associées à un syndrome du canal carpien: hypothyroïdie, polyarthrite rhumatoide, amylose, diabète…
Le syndrome du canal carpien se traduit au début par des signes subjectifs comme les fourmillements, une sensation d’engourdissement et parfois des douleurs du pouce, de l’index et du médius, voire des douleurs ascendantes vers l’avant-bras et le coude. L’atteinte des 2 mains est très fréquente.
Le plus souvent, ces signes apparaissent en deuxième partie de la nuit et réveillent vers 3h du matin. Ils disparaissent en secouant la main pendant quelques minutes. Ultérieurement, l’atteinte des fibres motrices entraine une diminution de la force de préhension du pouce avec un lâchage des objets dans la vie quotidienne.
L’examen retrouve aussi des signes objectifs avec un trouble de la reconnaissance des petits ojets les yeux fermés ( aiguille, bouton de chemise…), une diminution du volume musculaire à la base du pouce. La pression du nerf médian ou la mise en flexion forcée du poignet entraine l’apparition ou l’ accentuation des troubles.
Entorse de cheville, genou, poignet, doigt:
Très fréquente chez le sportif.
Au niveau de la cheville, elle concerne le plus souvent le faisceau antérieur du ligament latéral externe. Il existe différents stades de gravité mais aucunes ne doit être traité à la légère faute de quoi il en suit une instabilité et des récidives ainsi que des conséquences sur la posture globale.
L’ entorse du genou peut survenir par de mécanismes différents, comme :
- Un traumatisme direct du genou, par exemple en cas de chute ;
- Suite à des mouvements en torsion, surtout chez les personnes qui pratiquent des sports comme le football, le ski de descente ou le rugby car ces torsions provoquent à la fois une lésion de la capsule et des ligaments du genou ;
- Lors des mouvements de torsion, les lésions des ligaments croisés peuvent s’associer à une lésion des ligaments latéraux si une pression est exercée sur les côtés du genou, comme dans les sports de combat.
- En cas d’une extension trop importante, le ménisque peut également être atteint. Cela se produit lorsqu’une personne donne un coup de pied dans le vide.Comme pour les autres entorses, on distingue trois niveaux de gravité de l’entorse du genou :
- Entorse bénigne caractérisée par un simple étirement du ligament.
- Entorse moyenne, lorsqu’il existe une déchirure partielle d’un nombre limité de fibres ligamentaires.
- Entorse grave caractérisée par la rupture totale d’un ou plusieurs ligaments.
En général, les lésions isolées des ligaments latéraux sont peu graves, contrairement aux lésions du ligament croisé (le plus souvent antérieur) seules ou associées à une ou des lésions d’un ligament latéral ou du ménisque qui, elles, sont considérées comme des lésions graves à l’origine d’une instabilité du genou.
Le cas le plus sévère est représenté par la luxation. Dans ces cas, il existe une rupture complète des ligaments, l’articulation n’est plus tenue par ceux-ci et sort de son axe.
Les symptômes de l’entorse du genou
Il faut savoir que les entorses du genou ne provoquent pas toujours des symptômes et qu’ils ne sont pas proportionnels à la gravité des lésions. En effet, certaines personnes auront peu de douleur alors qu’elles présentent une entorse grave et inversement, une entorse bénigne peut être très douloureuse.
En règle générale, les symptômes d’une entorse de genou sont les suivants :
- Douleur à type de déchirure ;
- Craquement au moment de l’accident ;
- Une sensation de déboîtement, avec l’impression que le genou part sur le côté pour ensuite revenir en place.
- Une instabilité de l’articulation du genou ;
- Un gonflement plus ou moins important.Une entorse signifie l’allongement d’un ligament jusqu’à sa déchirure : il s’agit alors d’une entorse grave. Les entorses des articulations des doigts sont extrêmement fréquentes, notamment lors des activités sportives ou des jeux de ballon en particulier dans le cadre scolaire chez l’enfant et l’adolescent.
- L’entorse du doigt ou entorse de l’interphalangienne proximale, est le plus souvent le doigt se « retourne à l’envers », entraînant une déchirure de la plaque palmaire qui est un ligament situé face palmaire. Une déchirure d’un ligament latéral est très souvent associée.
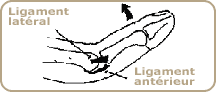
L’entorse du pouce
Le terme d’entorse signifie la rupture complète ou non d’un ligament.
Les ligaments sont des structures fibreuses qui maintiennent la stabilité des articulations et permettent l’utilisation de ces articulations sans déformation : en cas d’entorse du pouce dite grave (rupture complète d’un ligament) l’articulation devient instable et la fonction du pouce est altérée définitivement.
L’articulation du pouce entre la métacarpien et la première phalange possède deux ligaments principaux (ligament latéral interne et ligament latéral externe) qui peuvent être traumatisés voire rompus : l’atteint du ligament latéral interne (vers le deuxième doigt) est la plus fréquente et sera détaillée.
Lors de la rupture du ligament latéral interne (LLI) la prise pulpo-pulpaire entre le pouce et l’index devient difficile et instable par la perte de la stabilisation de l’articulation métacarpo-phalangienne du pouce.
Les ruptures complètes du LLI doivent être réparées chirurgicalement.Les entorses du LLI surviennent à la suite d’un traumatisme qui écarte violemment le pouce : la cause la plus fréquente de ces entorse est une chute au ski. Une chute sur la neige avec ou sans bâton provoque cette entorse. Le pouce est douloureux, le gonflement est minime. L’examen par un médecin recherche une instabilité latérale de l’articulation du pouce : le médecin empoigne la première phalange du pouce et lui imprime un mouvement de valgus (écartement du deuxième doigt) : en cas d’entorse grave le pouce peut être écarté anormalement avec une certaine douleur ; ce test signe la rupture du ligament et une intervention doit être pratiquée.
Du fait de la douleur et du gonflement ce test est quelques fois difficile à exécuter, et l’habitude du médecin entre en ligne de compte pour interpréter ce test ; un deuxième examen après quelques jours d’immobilisation peut être nécessaire pour affirmer le diagnostic.-
Elle survient à l’occasion d’une chute sur les avant-bras ou d’un choc.
- Elle peut être bénigne (simple étirement) ou maligne (rupture).
- C’est une entorse fréquente, surtout chez les jeunes enfants, les personnes âgées et les personnes pratiquent certains sports (sports de combat, surf des neiges, cyclisme…)Les symptômes sont: Après le geste forçé le blessé ressent une douleur souvent importante associée à une impotence fonctionnelle du doigt traumatisé. Une ecchymose bleuâtre apparaît souvent face palmaire en regard de l’articulation blessée. Le poignet est très mobile dans tous les sens, il existe donc de très nombreux petits ligaments, tous susceptibles d’être étirés, voire rompus. Dans ce dernier cas, l’entorse entraîne une instabilité de l’articulation.
- L’entorse provoque le plus souvent des douleurs lors de la flexion ou de l’extension du poignet, car le choc se produit généralement sur le poignet en flexion ou en extension.L’entorse du poignet est une lésion des ligaments qui permettent la cohésion des os de l’avant bras (radius et cubitus) avec ceux du carpe (le talon de la main).
-
L’Hallux Valgus (« oignon »)
Il correspond à une triple déformation évolutive de l’avant pied:
-déviation du 1er métatarsien en varus
-déplacement du gros orteil ( Hallux) en valgus
-rotation externe du gros orteil
Héréditaire, il est favorisé par le port de chaussures étroites à talons hauts, mais surtout du à une morphologie de pieds valgus entrainant une désorganisation musculo-squelettique du pied.
Cette déformation engendre une saillie osseuse ( exostose) située en regard de la déformation qui est aggravée par la marche.
Le 1er orteil assure la propulsion du corps vers l’avant lors de la marche et participe énormément à la stabilité du corps.
En cas d’Hallux valgus il perd ce rôle d’appui et de stabilisateur, qui est assuré par les autres orteils. Il en résulte des douleurs de l’avant pied médian, arthrose, un conflit cutané avec le chaussant et un déficit postural.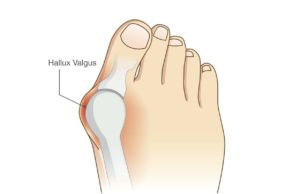
Rachialgies et scolioses
Les asymétries toniques posturales entrainent des rotations du bassin et du rachis. Ces tensions musculaires limites les mouvements rotatoires physiologiques du rachis tel des haubans qui tire sur un mat. Les douleurs qui suivent sont des douleurs plus ou moins intense mais chroniques.
Les origines des ces asymétries peuvent être multiples, liées à l’activité professionnelle, à des troubles viscéraux, émotionnels, mais aussi iatrogène au traitement orthodontique.
Lombalgies
Une douleur dans le bas du dos, un mal de reins qui vous empêche le moindre mouvement, la lombalgie ou le lumbago est une affection courante. Les vertèbres lombaires sont les plus sollicitées de la colonne car elles soutiennent une part importante du poids du corps et sont au centre de nombreux mouvements de la vie quotidienne.
La lombalgie peut prendre plusieurs formes, aigüe, chronique jusqu’à invalidante, elle est le plus souvent dûe à un effort brusque, prolongé ou à une posture maintenue trop longtemps. C’est la douleur du dos la plus fréquente, près de 80% des personnes, tout âges confondus en souffrent ou en souffriront un jour.
Les causes sont diverse et nombreuses:
Chez les personnes de plus de 50 ans, la perte d’élasticité des disques est courante, les muscles s’affaiblissent par le manque d’activité et cela entraine des maux de dos. D’autres pathologies comme l’arthrite ou l’arthrose peuvent être à l’origine de la lombalgie.
Lorsque vous pratiquez un effort important inhabituel (un faux mouvement), vos muscles et vos articulations peuvent être surpris et ce manque d’entrainement peut causer une douleur.
L’usure des disques intervertébraux : Lorsque l’intérieur gélatineux (le noyaux) des disques s’échappe vers l’extérieur suite à une forte pression des vertèbres entre elles, c’est ce que l’on appelle couramment une hernie discale.
Très rependue, elle résulte d’une dégradation du cartilage qui recouvre les extrémités des os au niveau des articulations. Elle est d’autant plus fréquente que l’on vieillit. Elle se manifeste par des douleurs lors des mouvements et limite la mobilité articulaire. Peu à peu des raideurs apparaissent et parfois même des blocages. Elle s’accompagne de douleurs peri-articulaires inflammatoires.
Le traitement est symptomatique afin de réduire la douleur et dans les cas de dégradation avancée la chirurgie permettra la pose de prothèses.
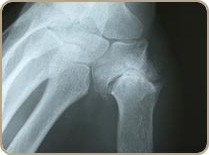
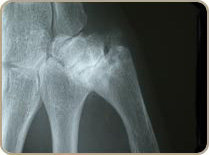
La rhizarthose c’est l’arthrose de la base du pouce. Elle atteint l’articulation entre le trapèze et le premier .métacarpien
C’ est un problème fréquent qui atteint particulièrement les femmes de la cinquantaine, et souvent des 2 côtés à des stades cliniques et radiologiques différents.
Parfois l’arthrose st la conséquence d’une fracture, d’un rhumatisme ou d’une infection. Mais le plus souvent la cause exacte de l’arthrose n’est pas connue. Elle est dite idiopathique.
Le symptôme habituel est la douleur, particulièrement dans les gestes de la vie quotidienne utilisant la pince pollici-digitale (c’est à dire le pouce avec un autre doigt) comme tourner une clé, ouvrir un bocal, ouvrir une fenêtre.
Peu à peu, l’articulation se détériore puis se sub-luxe et apparaît alors une déformation caractéristique à la base du pouce.
L’arthrose de l’interphalangienne distale ou proximale
- L’interphalangienne distale est située entre la deuxième phalange et la troisième phalange ( celle qui porte l’ongle)
- l’IPP ou interphalangienne proximale entre la première phalange ( la plus proche de la paume) et la deuxième phalange,
- une désaxation de l’articulation qui est le plus souvent déviée latéralement : cette désaxation est plus ou moins importante et elle traduit un effondrement asymétrique de la structure anatomique de l’articulation.. Elle est toujours mal acceptée par les patients.
- une diminution de la mobilité ; elle est quasiment inéluctable car l’articulation n’a plus sa structure anatomique normale : la perte de l’extension est plus fréquente et la perte de la flexion (fermeture) n’est souvent pas reconnue par le patient ( on la quantifie lors de l’examen clinique).
- un psuedo-kyste dit « mucoïde » : il s’agit d’une tuméfaction dorsale ou dorso-latérale qui est plus molle que les nodules déjà évoqués. Cette tuméfaction correspond à une poche issue de l’articulation ( comme un épanchement de synovie) qui se propage insidieusement en dorsal : anatomiquement cet épanchement de synovie (qui est un épanchement articulaire lié à la souffrance du cartilage) se glisse hors de l’articulation dans une poche néo-formée au travers du tendon extenseur et se place entre la peau et la matrice de l’ongle qui est dès lors comprimée ( ce qui explique une déformation de l’ongle en deux versants). Cette poche peut s’ulcérer à la peau et s’écoulera alors un liquide épais et visqueux.L’arthrose articulaire a une apparition insidieuse et peut n’atteindre qu’une articulation ou plusieurs à la fois. Certains patients qui ont une atteinte isolée ou multiple des inter-phalangiennes distales ( c’est le cas le plus fréquent) et d’autres ne sont atteints que sur une ou plusieurs inter-phalangiennes proximales.Cette arthrose se manifeste par plusieurs signes qui peuvent être associés :
- un gonflement de l’articulation ( qui correspond à un gonflement de la synoviale articulaire) le plus souvent sur les deux côtés de l’articulation: il s’accompagne de douleurs, plus ou moins violentes. Ces douleurs peuvent évoluer sur un mode chronique peu intense et il n’est pas rare qu’il survienne des « poussées » douloureuses plus violentes quelques fois dans la suite d’ efforts anormaux. Il est important de préciser que l’arthrose peut être douloureuse par « crises » et remarquablement indolore entre les crises même en présence d’une destruction articulaire radiologique importante ; ceci se définit comme une absence de parallélisme radio clinique.
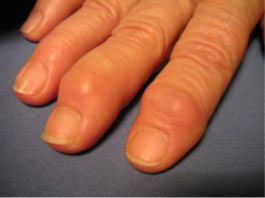
- une déformation latérale et dorsale de l’articulation : il s’agit de formations arrondies de volume souvent peu important et dures , souvent symétriques ; ces nodules ne sont pas toujours douloureux mais souvent disgracieux . Ils peuvent être associés entre eux et toucher plusieurs doigts : ce sont les nodules d’Heberden sur l’IPD (cf ci-joint)
Nodules d’Heberden sur l’index et le médius.
- un gonflement de l’articulation ( qui correspond à un gonflement de la synoviale articulaire) le plus souvent sur les deux côtés de l’articulation: il s’accompagne de douleurs, plus ou moins violentes. Ces douleurs peuvent évoluer sur un mode chronique peu intense et il n’est pas rare qu’il survienne des « poussées » douloureuses plus violentes quelques fois dans la suite d’ efforts anormaux. Il est important de préciser que l’arthrose peut être douloureuse par « crises » et remarquablement indolore entre les crises même en présence d’une destruction articulaire radiologique importante ; ceci se définit comme une absence de parallélisme radio clinique.
L’arthrite
C’est une dégénérescence cartilagineuse secondaire à un processus inflammatoire (suffixe …ite) lors de maladies telles une polyarthrite rhumatoïde, les rhumatismes psoriasiques etc.. On peut en rapprocher les destructions des cartilages secondaires à une infection de l’articulation : ces arthrites rhumatismales et septiques posent des problèmes particuliers.
La fracture de l’apophyse unciforme de l’os crochu
Le complexe ostéo-articulaire du poignet comprend:
- la glène radiale
- l’ensemble du carpe composé de huit os qui peuvent être regroupés en deux rangées, proximale et distale. L’os crochu est un des huit os qui composent le carpe. Il a la forme d’un prisme triangulaire dont la face antérieure présente une apophyse en forme de crochet : c’est l’apophyse unciforme. (hamulus du hamatum)
La fracture de l’apophyse unciforme de l’os crochu est fréquente en traumatologie du sport. Elle est observée dans la pratique du golf, du tennis et du squash.


Elle est due à l’impact unique et violent ou répété avec fréquence de l’extrémité du grip sur la base de l’apophyse unciforme. Elle est plus rarement provoquée par une chute sur la main en extension.
Chez les golfeurs la fracture peut être provoquée par le choc violent de l’extrémité du club lors d’un swing ou lorsque le joueur heurte le sol avec le fer. Elle survient à gauche chez le droitier et inversement. Dans les sports de raquette, la fracture est consécutive à une faute technique lors d’un coup droit ou d’un service. Le côté atteint est toujours le côté dominant du joueur.


Cette fracture est très rarement reconnue au stade initial et le diagnostic «d’entorse » ou de « tendinite » est le plus souvent porté. Le diagnostic est donc souvent tardif, après plusieurs mois.
Pourtant la symptomatologie initiale est démonstrative et devrait faire évoquer le diagnostic devant une douleur intense au bord ulnaire du poignet avec un gonflement éventuel. La gêne est très importante imposant un arrêt de jeu. Dans les jours suivants la douleur et le gonflement augmentent et un hématome peut apparaître. La force est diminuée et les tentatives de reprise du sport augmentent la douleur. Un syndrome d’irritation du nerf cubital avec des douleurs dans les deux derniers doigts, dû à l’œdème et à l’hématome peut exister dans certains cas.
Dans d’autres cas le tableau est pauvre mais un point électif douloureux est toujours retrouvé. L’immobilisation entraîne une amélioration mais la reprise de l’activité entraîne une reprise des douleurs. Il existe aussi des fractures de « fatigue » avec une apparition plus progressive des troubles, une diminution de la force de frappe de la balle, une gêne moins intense.
A la palpation de la face antérieure de la main, au bord ulnaire, l’apophyse est le siège d’une douleur intense et éléctive. L’inclinaison ulnaire de la main associée à la flexion palmaire est douloureuse de même que la contraction contre résistance du court fléchisseur et de l’opposant du 5e doigt.
La tendinite de Quervain
Fréderic de Quervain, chirurgien Suisse a décrit en 1895 la ténosynovite du long adducteur et du court extenseur du pouce deux descriptions antérieures ont été signalées, celle de Tillaux c’est le » aïe « crépitant et celle de Grais en 1893 sous le terme de » maladie de lavandière « .
On voit donc déja l’importance de la pathologie professionnelle, fréquente chez les secrétaires, les couturières, les blanchisseuses et dans la pratique de certains sports ou de certaines activités manuelles comme le sécateur ou le jardinage. L’apparition au décours d’une grossesse est également fréquente.
La prédominance fémine est nette et l’age de survenue se situe entre 40 et 50 ans.
La physiopathologie correspond a un conflit entre le contenu et le contenant avec un épaississement et une sténose de la coulisse ostéo-fibreuse qui entoure le long adducteur et le court extenseur du pouce.
L’autre mécanisme, est celui d’un premier compartiment dédoublé totalement ou partiellement et de multiples tendons, 2 a 5 pour le tendon du long adducteur et 2 tendons pour le court extenseur.
C’est essentiellement une douleur au bord externe du poignet. Cette douleur est apparue le plus souvent progressivement en quelques semaines, mais parfois brutalement, elle gêne considérablement les mouvements du pouce. Cette douleur peut devenir très vive et très invalidante avec des irradiations douloureuses vers l’avant bras. Il existe très fréquemment un gonflement allongé engainant ces tendons au bord externe du poignet.
La mobilisation du pouce vers l’annulaire avec une flexion palmaire et inclinaison cubitale du poignet met en tension ces tendons et réveille la douleur : c’est la manœuvre test de Finkelstein, caractéristique de cette tendinite.
L’adduction contrariée du pouce et la prise pouce-5e contre résistance réveille également la douleur.Ii faut éliminer d’autres diagnostics et notamment la tendinite du long adducteur et des radiaux ou syndrome du croisement avec une symptomatologie douloureuse plus proximale et posténeure due à une bursite au niveau du croisement des tendons. Le syndrome de Wartenberg ou névrite de la branche anténeure du nerf radial. L’examen doit rechercher une pathologie associée, syndrome du canal carpien, doigt a ressaut, kystes synoviaux du poignets, etc.
Le tennis-elbow ou l’épicondylite
Le terme de tennis-elbow ne résume pas a lui seul l’ensemble de la pathologie douloureuse chronique du coude. Le terme d’épicondylalgie chronique est mieux adapté car il correspond a un surmenage des muscles épicondyliens.
Les autres douleurs chroniques du coude représentent de véritables enthésopathies d’ou le terme d’épitrochleite, tendinite, olécranite, etc.
L’epicondylite est de loin l’atteinte la plus fréquente puisque plusieurs études ont montrée que 50% des joueurs de tennis présentaient au moins une fois une épicondylite avec une durée moyenne de deux ans et demi, mais le sport et en particulier le tennis n’est pas spécifique des ces lésions du coude.A des degrés variables, 3 types de lésion peuvent s’associées pour provoquer une épicondylalgie :
- une tendinopathie d’insertion ou enthésopathie.
En raison de l’insertion du cône des muscles épicondyliens, zone de faiblesse musculaire, et en raison de la stabilisation du coude par les épicondyliens en
extension, l’épicondylite est une véritable pathologie de la préhension qui est donc a relier avec le volume du manche, du marteau ou de la raquette. - arthropathie huméro-radiale, car le surmenage mécanique peu engendrer des
lésions cartilagineuses et pen articulaires. - pathologie du nerf radial créant un véritable syndrome canalaire par un
épaississement de l’aponévrose du court supinateur ou arcade de Frohse.
Cette atteinte neurologique est très rare, représentant 5% des épicondylalgies.
Le diagnostic est clinique par la palpation qui retrouve une douleur épicondylienne irradiant vers l’avant bras sur le relief de l’épicondyle le plus souvent a 2 cm sous le relief osseux sur le tendon d’insertion.
Trois tests spécifiques réveillent et aggravent la douleur épicondylienne.
Ils sont recherchés, coude en extension complète, position de tension maximale des muscles.
Il s’agit de :
- extension contrariée du poignet
- supination contrariée
- extension contrariée du majeur et de l’index
- La luxation congénitale de hanche-
- La luxation congénitale de hanche
- C’est un mauvais positionnement de la tête du fémur dans le cotyle, depuis la naissanceLe but est de remettre la tête du fémur dans le cotyle et qu’elle y reste de façon définitive.
Le steppage (dit aussi pied tombant)
C’est une paralysie d’origine nerveuse des muscles releveurs du pied et des orteils qui engendre une anomalie de la marche. Le patient a la pointe du pied constamment abaissée. Il lève donc haut sa jambe et son genou lorsqu’il marche pour ne pas accrocher le sol. Le steppage provient d’une neuropathie qui atteint les muscles de la jambe. Poser une attelle permet de maintenir le pied dans la bonne position et peut rectifier légèrement la démarche.
Les hernies abdominales
Il existe plusieurs couches sur la paroi abdominale, avec des zones de faiblesse.

La paroi abdominale est composée de plusieurs couches, qui sont, de la profondeur vers la superficie :
– Le péritoine : un tissu très résistant qui mesure un peu moins de 1 mm d’épaisseur, qui est directement en rapport avec les différents organes de l’abdomen.
– Le plan musculaire, dont l’épaisseur est variable, fait de plusieurs muscles qui se croisent et se recouvrent. C’est ce plan qui est responsable de la solidité de la paroi abdominale et qui retient les organes abdominaux mobiles (intestin grêle, côlon, épiploon)
– La graisse, dont l’épaisseur est variable
– La peau
Il existe des zones de faiblesse au niveau de la paroi abdominale
Ce sont des endroits où les muscles de la paroi sont très fins et sont traversées par différents éléments comme des artères et des veines
C’est à ce niveau que vont se développer les hernies : le péritoine va passer entre les muscles en formant un petit sac (comme si on appuyait avec un doigt dans un ballon de baudruche). Ce petit sac est appelé hernie. L’intestin peut passer en partie dans le sac pour aller jusque sous la peau.
Elles sont situées principalement :

– Sur la ligne verticale entre le nombril et le sternum : hernie épigastrique
– Autour du nombril : hernie ombilicale
– A la partie inférieure de l’abdomen, de chaque côté du pubis : hernie inguinale et crurale
Elles peuvent être situées au niveau d’une cicatrice ancienne de l’abdomen, quelle que soit sa place : éventration
Elles peuvent être associées
Soit l’origine est congénitale : il existe à la naissance une faiblesse localisée qui va se développer au cours de la vie. La hernie peut apparaître les premiers jours de la vie ou plus tard, quel que soit l’âge.
Soit l’origine est acquise : l’affaiblissement de la paroi musculaire avec l’âge va permettre le développement de la hernie
Plusieurs facteurs aggravent la hernie
– Augmentation de la pression abdominale : constipation, difficultés pour uriner (problèmes de prostate), toux chronique (fumeur, bronchite chronique)
– Position debout prolongée
– Contrairement à une idée répandue, une bonne musculature abdominale n’aggrave pas la hernie, mais a plutôt tendance à retarder son apparition. A l’opposé, le développement d’une hernie empêche une bonne musculation de l’abdomen
Souvent, le patient ressent une simple gêne dans la région de la hernie, accompagnée par un gonflement local, qui apparait quand il passe de la position couchée à la position debout.
Ce gonflement va augmenter avec le temps.
Sans être douloureuse, la hernie va devenir de plus en plus gênante, surtout chez les patients sportifs. Elle va finir par limiter l’activité sportive.
En cas de douleurs locales importantes et brutales, surtout si elles s’accompagnent d’un gonflement de tout l’abdomen et de vomissements, la hernie est en train de s’étrangler. L’intestin s’est coincé dans la hernie et entraine une occlusion intestinale. Cela nécessite une prise en charge urgente en milieu chirurgical.
IMPORTANT : une hernie jusque-là bien supportée qui devient, en quelques semaines ou mois, de plus en plus gênante, peut traduire le développement d’une autre maladie, comme un problème de prostate ou l’apparition d’un polype dans le gros intestin. Ce fait doit être signalé à votre médecin, qui vous prescrira des examens (échographie de prostate, coloscopie).
